
Chefärztin für Dermatologie und Allergologie der Asklepios Nordseeklinik
Asklepios Nordseeklinik Westerland
Die Neurodermitis, auch bekannt als atopisches Ekzem oder atopische Dermatitis, ist eine weit verbreitete Hauterkrankung, die besonders häufig bei Kindern auftritt, aber auch Erwachsene betreffen kann. Gemäß der Internationalen Statistischen Klassifikation der Krankheiten (ICD) wird sie unter dem ICD-Code L20 geführt.
Diese chronische Erkrankung zeichnet sich durch wiederkehrende Schübe aus, wobei die betroffenen Hautstellen oft von starkem Juckreiz und trockener, rissiger Haut begleitet werden. Die Intensität und Häufigkeit der Symptome kann variieren und häufig sind Umweltfaktoren sowie genetische Dispositionen beteiligt.
Lesen Sie im folgenden Artikel alle wichtigen Informationen über Neurodermitis, wie eine Reha bei Neurodermitis beantragt wird und wie sie abläuft.
Die Neurodermitis ist eine in Schüben auftretende Hauterkrankung, die durch einen starken Juckreiz gekennzeichnet ist. Kinder sind von der Neurodermitis deutlich häufiger betroffen als Erwachsene. Selbst bei Babys kann eine Neurodermitis auftreten. Bei Säuglingen zeigt sich meist zuerst der sogenannte Milchschorf auf der Kopfhaut. Dieser muss aber nicht zwingend bedeuten, dass eine Neurodermitis vorliegt.
In Deutschland leiden etwa 2,5 Millionen Menschen an Neurodermitis. Ähnlich wie bei Heuschnupfen und allergischem Asthma kann das Immunsystem auch bei der Neurodermitis empfindlich auf bestimmte Kontaktstoffe reagieren. Häufig ist die Neurodermitis auch mit Asthma und Heuschnupfen assoziiert (Atopiesyndrom).
Die Betroffenheit der unterschiedlichen Hautregionen hat in jedem Lebensabschnitt einen unterschiedlichen Schwerpunkt.
Charakteristisch für die Neurodermitis des Erwachsenen sind Hautekzeme, die einen quälenden Juckreiz hervorrufen. Diese entzündlichen Hautveränderungen treten schubweise auf. Auch während einer beschwerdefreien Zeit folgen teilweise extreme Schübe, die meist durch äußere Einflüsse ausgelöst werden: Bestimmte Nahrungsmittel, Irritationen von Hygieneartikeln oder die Witterung sind solche Faktoren, welche für das erneute Auftreten der Symptome verantwortlich sein können.
In sehr schweren Fällen der Neurodermitis können die Hautekzeme auch nässen. Einige Patient:innen wiederum sind von Beugeekzemen betroffen. So werden die geröteten und schuppigen Hautstellen in den Kniekehlen oder den Falten der Ellenbogen bezeichnet.
Die Symptome der Neurodermitis können am ganzen Körper auftreten. Folgende Körperstellen aber sind besonders häufig betroffen:
Obwohl die Neurodermitis häufig von nässenden Stellen begleitet wird, ist die Haut extrem trocken, was wiederum den Juckreiz auslöst. Durch das Kratzen können sich zusätzlich Hautinfektionen bilden.
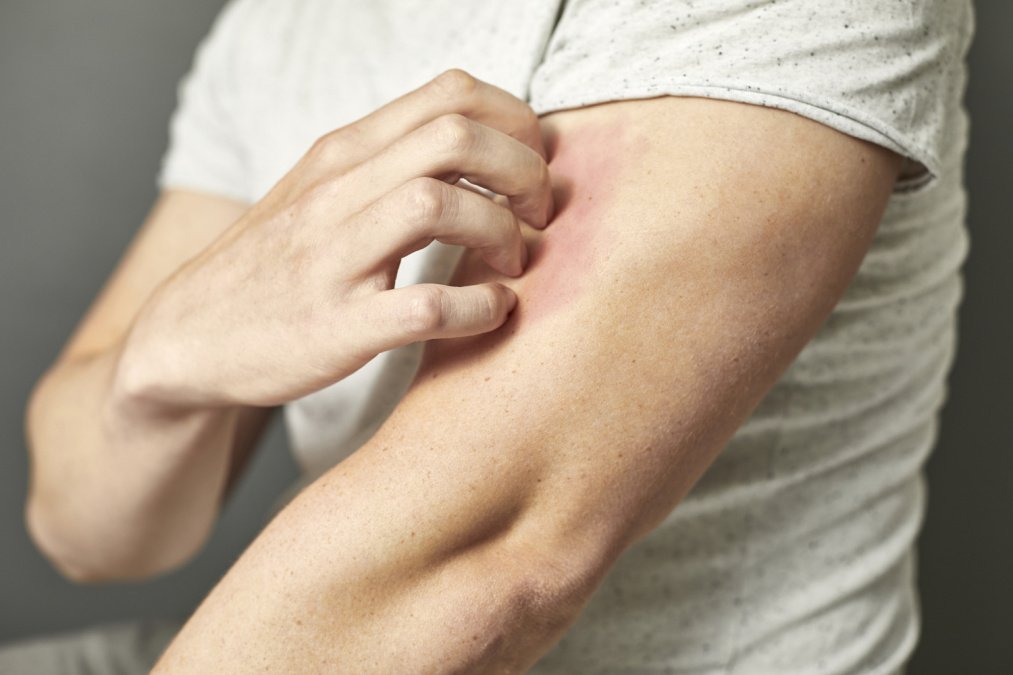
Die Ursachen der atopischen Dermatitis sind noch nicht vollständig geklärt. Experten sind sich lediglich darüber einig, dass bei der Erkrankung die Hautbarriere gestört ist. Die äußere Schicht der Oberhaut, die sogenannte Hornhaut, kann ihrer schützenden Funktion nicht in vollem Umfang nachkommen.
Bekannt ist zudem, dass die Hauterkrankung familiär gehäuft auftritt . Hat ein Elternteil das atopische Ekzem, besteht ein erhöhtes Risiko , dass auch der Nachwuchs eine Neurodermitis entwickelt.
Dass die Hauterkrankung Neurodermitis in den letzten Jahren sehr viel häufiger auftritt, sehen Expert:innen auch in einem geänderten Hygieneverhalten. Wir achten sehr viel mehr auf unseren Körper und duschen teilweise zwei Mal am Tag. Dadurch wird die Hautbarriere stark beansprucht; Hauterkrankungen wie die Neurodermitis sind die Folge. Zudem sind folgende Auslöser bekannt, die Neurodermitisschübe begünstigen können:
Anhand der Symptome kann eine Hautärzt:in die Neurodermitis meist recht gut diagnostizieren. Anschließend erfolgt eine umfassende körperliche Untersuchung, um das Ausmaß der Erkrankung festzustellen. Zusätzlich kann ein Allergietest durchgeführt werden, um allergologische Teilaspekte zu überprüfen.
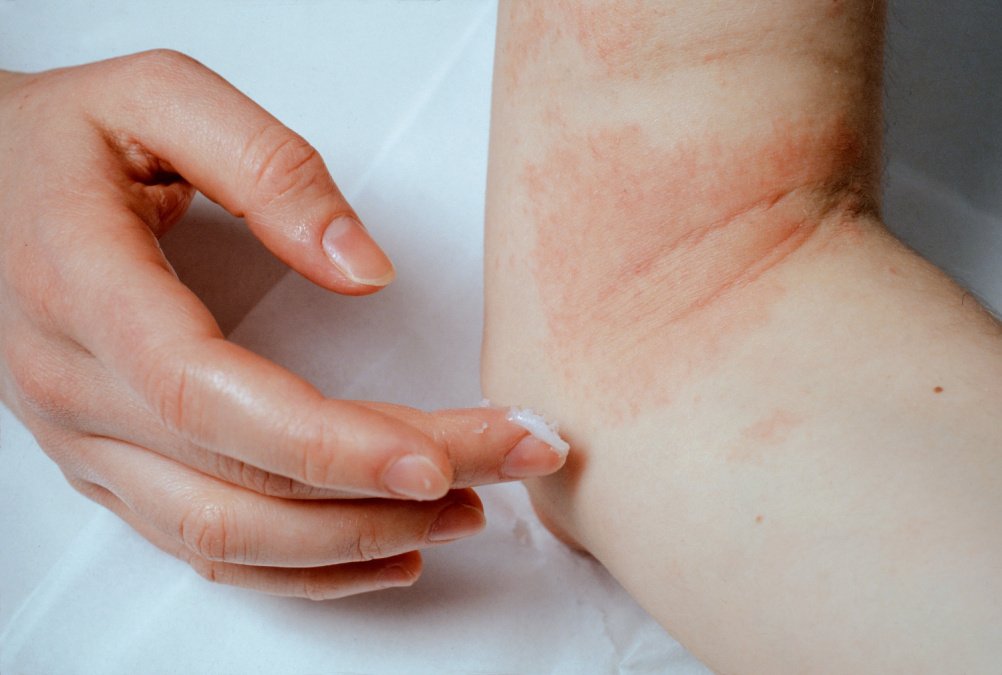
Welche Behandlung bei der Neurodermitis infrage kommt, hängt davon ab, wie stark die Symptome sind. Handelt es sich nur um eine leichte Form der Erkrankung mit einigen trockenen Hautstellen, genügt eventuell eine Umstellung der Hautpflege. Sind leichte Ekzeme vorhanden, werden den Patient:innen z.B. kortisonhaltige Salben verschrieben. Sie wirken gut gegen den Juckreiz.
Bei einer sehr schweren Form der Neurodermitis können die Ärzt:innen zusätzlich Medikamente, die das Immunsystem modulieren, verschreiben. Solche Medikamente werden als Immunsuppressiva bezeichnet.
In einigen Fällen kann bei Neurodermitis eine Lichttherapie helfen. Betroffene Hautstellen werden dabei mit einem ultravioletten Licht bestrahlt. Hierbei kann es sich um UVA- oder UVB-Strahlung handeln.
Diverse Entspannungstechniken wie Autogenes Training oder Meditation haben sich bei vielen Neurodermitis-Patient:innen ebenso bewährt. Als Hausmittel kommen kühle und feuchte Umschläge infrage. Hautberuhigend und entzündungshemmend wirken Umschläge mit Schwarztee.
Am wichtigsten bei einer Neurodermitis aber ist, dass man seinen Alltag der Krankheit anpasst. Betroffene sollten sich daher vor allem ihre Hautpflegeprodukte anschauen und diese bei Bedarf umstellen. Eine sehr trockene Haut etwa sollte mit einer möglichst rückfettenden und feuchtigkeitsspendenden Creme gepflegt werden. Betroffene sollten zudem am besten pH-neutrale Seifen verwenden und nicht zu heiß und zu lange duschen oder baden.
Für eine Reha bei Neurodermitis eignet sich am besten eine Klinik am Meer oder im Gebirge. Das Klima im Hochgebirge und am Meer wirkt sich positiv auf die Krankheit aus und kann die Symptome deutlich mildern. Expert:innen sprechen in dem Fall von einer Klimatherapie. Der Effekt verstärkt sich insbesondere an der Brandungszone des Meeres durch die Wirkung der salzhaltigen Aerosole. Die UV-Dosis wirkt zudem entzündungshemmend.
Eine Neurodermitis-Reha sollte am besten in einer dermatologischen Spezialklinik durchgeführt werden. Die Klimaveränderung bewirkt meist schon eine deutliche Besserung der Schübe. Zudem wirkt das Klima positiv auf die oft mitbetroffenen Atemwege. Bei einem starken Schub müssen Patient:innen ggf. auch akut-stationär aufgenommen werden.
Natürlich kommen aber auch noch andere Therapieformen in solch einer Rehaklinik zum Einsatz. Solebehandlungen haben sich bei Neurodermitis bewährt. Spezielle UV-Bestrahlungen wie die UV- und die Lichttherapie werden in den Kliniken ebenfalls angewandt.
An der Nordseeküste kommt zudem die sogenannte Heliotherapie zum Einsatz. Diese Therapie mit Sonnenstrahlen findet auf Therapiedünen direkt am Meer statt. Die Behandlung dient gleichzeitig der Entspannung und Klimaterrainexposition.
In Rehakliniken werden die Betroffenen von geschultem Fachpersonal begleitet, das den Patient:innen in einem Abschlussgespräch auch nützliche Ratschläge für den Umgang mit der Krankheit im Anschluss an die Reha gibt.
Den Antrag zur Reha wird die behandelnde Hautärzt:in oder auch die Hausärzt:in zusammen mit der Patient:in ausfüllen. Dieser Antrag muss dann bei der Krankenkasse oder bei dem Rentenversicherungsträger eingereicht werden. Wird er genehmigt, sollte die Reha innerhalb von vier Monaten angetreten werden.
Wird die Reha bei Neurodermitis abgelehnt, kann es sich lohnen, Widerspruch einzulegen. Die Erfolgschancen nach Widerspruch stehen nicht schlecht.
Neurodermitis stellt eine bedeutende Herausforderung im Alltag der Betroffenen dar und beeinträchtigt ihre Lebensqualität erheblich. Eine umfassende Behandlung und Management der Krankheit sind unerlässlich, um Symptome zu lindern und die Lebensqualität zu verbessern.
Die Bedeutung einer spezialisierten Reha kann dabei nicht unterschätzt werden, da sie nicht nur Linderung durch Klimatherapie bietet, sondern auch individuell angepasste Behandlungspläne und Schulungen zur Hautpflege umfasst. Letztlich spielt die Reha eine zentrale Rolle in der langfristigen Behandlungsstrategie, um die Symptome der Neurodermitis zu managen und den Patient:innen ein aktiveres und weniger beeinträchtigtes Leben zu ermöglichen.
Zudem bieten ausgewählte Kliniken eine verhaltensmedizinisch-orientierte Rehabilitation (VOR) an. In diesem speziellen Setting wird noch individueller auf die psychische Komponente und Probleme bei der Krankheitsbewältigung eingegangen.
Die Auslöser für Neurodermitis sind vielfältig und umfassen genetische Veranlagungen, Umweltfaktoren wie Allergene, irritierende Stoffe wie harte Seifen oder bestimmte Textilien und Stress. Auch Nahrungsmittelunverträglichkeiten können Symptome auslösen oder verschlimmern.
Neurodermitis ist eine chronische Erkrankung, die nicht vollständig geheilt werden kann, aber durch eine individuell angepasste Kombination aus Hautpflege, Medikamenten zur Linderung von Entzündungen und Juckreiz, spezifischen Therapien wie Lichttherapie und gegebenenfalls diätetischen Anpassungen, gut verwaltet werden kann. Die Behandlung zielt darauf ab, die Symptome zu kontrollieren und die Lebensqualität zu verbessern.
Bei Neurodermitis besteht eine genetische Veranlagung , bei der die Hautbarriere geschwächt ist, was die Haut anfälliger für Irritationen und Entzündungen macht. Die Neigung zur Neurodermitis kann vererbt werden und verschiedene Umweltfaktoren können die Symptome verschärfen.
Bei Neurodermitis sollte man irritierende Substanzen meiden, die die Haut reizen können, wie grobe Stoffe, aggressive Reinigungsmittel und bestimmte Chemikalien. Es ist auch ratsam, extreme Temperaturen zu vermeiden, nicht zu häufig und zu heiß zu baden oder zu duschen und sich nicht zu kratzen, da dies zu Infektionen und einer Verschlimmerung der Hautzustände führen kann.